بيمار هاي قلبی
ایست قلبی و مرگ ناگهانی
مرگ ناگهانی قلبی عبارت است از مرگ طبیعی ناشی از علل قلبی در فردی که ممکن است بیماری شناخته شده قلبی داشته باشد. اما زمان و نحوه مرگ در او غیر منتظره باشد، بطوری که ظرف یک ساعت از شروع علائم حاد، هوشیاری وی بطور ناگهانی از بین برود. نمونه ساده آن این است که بیماری سکته قلبی میکند ولی کار او به بیمارستان و CUU نمی کشد. در همان میانه راه قلب وی کاملاً از کار می افتد و ظرف چند دقیقه مرگ کامل عارض میگردد ممکن است بسیاری چنین مرگی را به دلیل سادگی و سرعت آن بپسندند و از خدا بخواهند مرگی ساده و ناگهانی برایشان مقدر کند. اما در پزشکی , مقابله با بیماری و مرگ یک اصل است و به همین دلیل راههایی برای نجات بیماران دچار ایست قلبی در نظر گرفته شده است.
ممکن است روزها ، هفتهها یا ماهها قبل از مرگ ناگهانی قلبی ، آنژین قلبی رو به افزایش ، درد قلبی ، تنگی نفس ، طپش قلب ، خستگی زودرس و سایر علائم غیر اختصاصی وجود داشته باشند.
•شروع ایست قلبی ممکن است با علائم تیپیک یک واقعه حاد قلبی، همچون آنژین طول کشیده یا درد آغاز سکته قلبی ، تنگی نفس ، شروع ناگهانی طپش قلب یا گیجی مشخص شود.
•با این حال در بسیاری از بیماران شروع ایست قلبی ، ناگهانی و بدون علائم هشدار دهنده است.
•از بین رفتن کامل هوشیاری جزء لاینفک ایست قلبی است.
تابلوی چنین مرگی در بیشتر موارد به این صورت است که فرد به طور ناگهان یا متعاقب درد یا تپش قلب یا تنگی نفس ، هوشیاری خود را از دست میدهد. قلبش بعد از بینظمیهای خاصی (که به آن تپش بطنی و لرزش بطنی میگویند)، دچار ایست کامل میشود و بعد از چند دقیقه مغز و سایر اندامهای حیاتی از کار میافتند.
بنابراین بعد از منگی کوتاهمدت و به دنبال آن غش کردن ، بیمار بیهوش میشود ، نبض لمس نمیشود، تنفس نیز معمولاً متوقف میشود. پوست به رنگ آبی ـ سفید در میآید. مردمکها نیز گشاد میشوند. غش کردن ساده در نگاه اول ممکن است شبیه ایست قلبی به نظر آید، اما در غش کردن ساده، نبض وجود دارد و تنفس قطع نمیشود.
بیماریهای قلبی شایعترین علت مرگ ناگهانی طبیعی را تشکیل میدهند. عوامل ارثی در خطر ابتلاء به مرگ ناگهانی (اما عمدتا بصورت غیر اختصاصی) نقش دارند. آنها توجیهی برای استعداد ارثی ابتلاء به بیماری کرونری قلبی را بیان مینمایند.بیماری آترواسکلروز (تصلب شرایین قلب) کرونری شایعترین اختلال ساختمانی همراه با مرگ ناگهانی قلبی است. بیماریهای عروق کرونری قلب ، سکته قلبی ، کاردیومیوپاتی قلب (بیماری عضله قلب) بیماریهای التهابی قلب ، بیماریهای دریچهای قلب و بیماریهای مربوط به سیستم انتقالی قلب و نامنظمیهای ضربان قلب میتوانند باعث ایست قلبی و مرگ ناگهانی قلب شوندایسکمی یا خونرسانی ناکافی قلب ، نارسایی قلب، شوک،اختلالات الکترولیتی نظیر هیپوکالمی(کمبود پتاسیم) اسیدوز و فقدان اکسیژن ،اثرات داروهای آریتمیزا ، سمهای قلبی مانند کوکائین و مواد مخدر تزریقی ، مسمومیت با دیگوکسین (حتی افزایش خفیف غلظت این داروی قوی در خون میتواند ریتم قلب را دچار اختلال کند.) ، تداخلهای دارویی (مثلا داروهای دیورتیک (ادرارآورها) میتوانند باعث کاهش پتاسیم خون شوند.)و اختلال عملکرد پیس (باطری) قلبی نیز از عوامل موثر در عملکرد قلب و در نتیجه ایست قلب و مرگ ناگهانی هستند. ازبین رفتن غیر منتظره گردش خون را میتوان به دو گروه وقایع ناشی از آریتمی و نارسایی گردش خون تقسیم نمود.
مراحل اصلی احیاء قلبی و ریوی عبارتند از:
-مطمئن شوید راه هوایی باز است. اگر بیمار استریدور تنفسی (صدای خرخر) دارد همراه با وجود نبض ، خفگی با جسم خارجی یا غذا را مد نظر داشته باشید و با مانور هایملیخ آن را بیرون بیاورید.
-فورا تنفس دهان به دهان را آغاز کنید.
-نبض کاروتید را لمس کنید و اگر لمس نشد، ماساژ قلبی را شروع نمایید. ماساژ قلبی باید 100 – 80 تا در دقیقه باشد.
-عملیات احیا را تا زمان رسیدن کمک ادامه دهید.
کاردیومگالی
کاردیومگالی (به انگلیسی: Cardiomegaly) به معنای بزرگ شدن قلب است. شایعترین دلیل کاردیومگالی، نارسایی قلب است. نقایص دیواره بینبطنی و نارسایی دریچه آئورت نیز میتواند موجب کاردیومگالی شود. درواقع کاردیومگالی بیش از آنکه نام یک بیماری خاص باشد، بهعنوان علامت بیماریهای مختلف شناختهمیشود. بیشتر بیماران در گروه سنی ۵۰ تا۸۰ سال قراردارند. شایعترین شکایت بالینی، درد سینه است. درد سینهٔ تیپیک شایعتر از آتیپیک است و در درجهی بعد تنگی نفس و تپش قلب شایع است. ۷۰٪ بیماران هیپرتروفی بطنی دارند. در کاردیومیوپاتی، هموکروماتوز، آنمی، چاقی، شاگاس، تالاسمی ماژور، دیفتری، پرکاری تیروئید، آمیلوئیدوز، کم خونی سلول داسی شکل، بیماری کاوازاکی، سندرم ترنر، پریکاردیال افیوژن و … نیز کاردیومگالی دیدهمیشود در پرتونگاری قفسه سینه، قلب بزرگشده را میبینیم که بیشاز پنجاهدرصد عرض قفسه سینه را پوشاندهاست. در الکتروکاردیوگرافی معمولاً انحراف محور قلب به چپ وجوددارد. اغلب بیماران اتساع بطنی یا هیپرتروفی بطنی یا هر دو را دارند درمان، براساس بیماری زمینهاست.
میوکاردیت
میوکاردیت (Myocarditis) به معنی التهاب عضلات قلب (میوکاردیوم) استعامل میوکاردیت اغلب عوامل عفونی به خصوص ویروسها هستند. ویروسهایی مانند پارواویروس B19، آدنوویروس، کوکساکی ویروس و ویروس ایدز، البته در بیماریهای تک یاختهای مانند لایم و شاگاس نیز میوکاردیت دیده میشود؛ علل باکتریایی مانند بروسلا، هموفیلوس آنفلوانزا، کورینه باکتریوم دیفتریا و گونوکوکوس، علل قارچی، انگلها مانند آسکاریس از سایر علل میوکاردیت هستند. میوکاردیت همچنین میتواند عارضه برخی داروها مانند کلوزاپین، الکل ، آنتراسیکلینها مانند دانوروبیسین یا سموم باشد بیماری ممکن است بدون علامت باشد یا موجب درد قفسه سینه، نارسایی قلبی، تب، تپش قلب، خستگی و حتی مرگ ناگهانی شود. درمان عامل زمینه یا علائم با داروهایی مانند دیگوکسین ، بازدارندههای آنزیم مبدل آنژیوتانسین ، مدر و استراحت است.
کاردیومیوپاتی
کاردیومیوپاتی (به انگلیسی: cardiomyopathy) یا بیماری ماهیچه قلب گروه متفاوتی از بیماریهای عضله قلب هستند که در اثر آنها قلب نمیتواند جریان خون کافی را برای اعضای بدن فراهم سازد و فرد دچار نارسایی قلبی میشود که اغلب با آریتمی همراه است. سه شکل شایع کاردیومیوپاتی٬ کاردیومیوپاتی گشادشده که شایعترین شکل کاردیومیوپاتی است، کاردیو میوپاتی هیپرتروفیک یا رشد دیواره و ضخیمشدن عضله قلب و نیز کاردیومیوپاتی محدود کننده (Restrictive) ( کاهش انعطافپذیری عضلات قلب) میباشد. صرفنظر از علت بیماری٬ هرنوع مشکل قلبی را میتوان کاردیوپاتی نامید و گاه حتی کاردیومیوپاتی نیز عنوان میگردد که البته این نام باید در انواع بیماری قلب که منجر به نارسایی حاد در قلی میشود بکار برده شود.
کاردیومیوپاتیهای ثانویه و کاردیومیوپاتی برون زا یا اکسترینسیک قلب٬ که درآن پاتولوژی اصلی در خارج از خود قلب است. بیشتر کاردیومیوپاتیها از این نوع هستند و شایعترین علت آن ایسکمی در قلب است که میتواند در ناکافی بودن اکسیژن مورد نیاز ماهیچه قلب تعریف شود. سازمان بهداشت جهانی این نوع کاردیومیوپاتی بیرونی را کاردیومیوپاتی ویژه مینامد.
کاردیومیوپاتی ایدیوپاتیک (بیماری اولیه) به عنوان ضعف عضله قلب یا میوکارد٬ بدون یک علت خارجی و قابل تشخیص تعریف شده است. کاردیومیوپاتی درونزاد یا اینترینسیک به بخشهای کوچکتر تقسیم میشود تا هر نوع ویژه در زیرگروه علت مربوطه قرار گیرد. برای مثال اعتیاد به الکل باعث میوکاردیوپاتی گشادشونده هستند و بهمچنین هیپرتانسیون مزمن، تنگی شدید آئورت، نارسایی دریچه قلب، برخی عفونتهای ویروسی ازجمله هپاتیت سی ، مسمومیت دارویی٬ آمیلوئیدوز، هموکروماتوز، بیماریهای پریکارد، تیروتوکسیکوز و مشکل ژنتیک و برخی جهشهای ژنتیکی در ژن دزموزوم قلب از دیگر علتها میتوانند عنوان شوند.بهعنوان نخستین گام عملی در تشخیص کاردیومیوپاتی ذاتی، میبایست با آزمایشهای تشخیصی و تجهیزی مانند اکو و آنژیوگرافی٬ بیماریهای عروق کرونری را از میان سایر علتها کنار گذاشت.
علائم و نشانههای کاردیومیوپاتی ممکن است به اغلب بیماریهای قلبی مانند تنگی نفس، ورم اندام تحتانی، خستگی و کوفتگی، ریتم نامنظم قلب، سرگیجه و غیره شباهت داشتهباشد. آنژین صدری و در موارد شدید با نارسایی قلبی و مورمور، آریتمی و آمبولی ریه، همراه هستند. ممکن است تظاهرات بیماری زمینهای مانند شاگاس غالب باشد. تغییرات نوارقلبی اغلب وجوددارد، اگرچه اغلب تغییرات، غیراختصاصی هستند. الگوی هایپرتروفی بطن چپ ممکن است مشاهده شود. موج T صاف یا وارونه شایع است، اغلب با مجموعه QRS ولتاژ پایین، همراه است. نقص هدایت داخل بطنی و بلوک شاخهای، بهویژه بلوک شاخهای چپ شایع است. اکوکاردیوگرافی جهت یافتن اختلالات حرکات دیواره قلبی و افیوژن پریکارد مفید است.
رادیوگرافی قفسه سینه میتواند نرمال باشد ویا شواهدی به نفع نارسایی احتقانی قلب به همراه بزرگی قلب و ادم ریوی نشاندهد. میوکاردیت و کاردیومیوپاتی خفیف اغلب، بدون علامت هستند. درمان بستگی به نوع کاردیومیوپاتی دارد و ممکن است شامل درمان دارویی، کاشت ضربان ساز، دفیبریلاتور، سوازندن و حذف مسیر هدایتی باشد. هدف از درمان بهبود علائم بیمار است اما بعضی از بیماران نیاز به پیوند قلب پیدا میکنند. درمان کاردیومیوپاتی با استفاده از روشهای جایگزین مانند درمان با سلولهای بنیادی از نظر تجاری در دسترس است اما شواهد قابل قبولی جهت تأیید اثرگذاری آنها هنوز بهدستنیامدهاست. نیتروگلیسرین در تخفیف علائم کاردیومیوپاتی هیپرتروفیک٬ دیژیتال، بتابلوکرها و دیورتیکها در کاردیومیوپاتی اسکمیک وابسته به عروق کرونرو رژیم کم نمک و کم چربی در تمامی موارد جزو درمان محسوب میگردند.
سکته قلبی
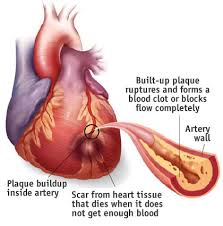
سکته قلبی (در اصطلاح پزشکی امآی) و یا انفارکتوس میوکارد (به انگلیسی: Myocardial infarction) یا حمله قلبی٬ عبارت از انهدام و مرگ سلولی دائم و غیرقابل برگشت در بخشی از عضله قلب (میوکارد) است که به علت ازبینرفتن جریان خون و وقوع یک ایسکمی شدید در آن قسمت از قلب رویمیدهد. این توقف گردش خون ممکن است ناگهانی و بدون هیچ علائم قبلی نمایان گردد یا پس از چند حمله آنژینی (درد قفسه سینه) نمود یابد. عمدهترین دلیل سکته بسته شدن رگهای تغذیهکننده قلب است. برای رفع انسداد غیر از دارو، از بالن و جراحی قلب باز (تعویض رگ مسدود شده) استفاده میشود. سکته قلبی نوعی عارضۀ فراگیر است که هرساله باعث درگذشتن هزاران تن میگردد در میان عوامل مساعدکننده دیابت، فشارخون بالا، کلسترول خون بالا افراط در استعمال دخانیات و الکل، عدم فعالیت بدنی، فشار عصبی، سابقۀ فامیلی و سن قابل ذکراند بهطور یقین این بیماری خیلی وخیم است و سالیانه تنها در آمریکا، در سال ۲۰۰۴ میلادی، بیش از ۱۵۰۰۰۰ نفر از این عارضه جانباختند. اغلب آترواسکلروز عروق کرونری و درنتیجه انسداد عروق تغذیهکننده ماهیچه قلب، منجر به انفارکتوس میوکارد میشود که درمان، آسان نخواهدبود.اگر شریان بستهشده شریان کرونر اصلی باشد احتمال مرگ انسان وجوددارد عوامل متعدد مساعدکنندهای مانند دیابت (بیماری قند خون)، فشار خون بالا، سیگار، زیادی کلسترول خون و غیره وجوددارد که عامل تصلب شرائین است در اکثر موارد انفارکتوس میوکارد همراه با تظاهرات معمولی و تیپیک است که تشخیص را آسان میسازد. یک درد موضعی قفسه سینه که در مرکز قفسه صدری(سینه) با قابلیت انتشار بهطرف آرواره، بازوها، پشت و گردن، سمپتوم ویژه در امآی است و بیشتر از ۲۰ دقیقه طولمیکشد. اگر درمان نشود این درد آزاردهنده و بحرانی است و مدتها بهطولمیانجامد.
گاهی چندین ساعت با مصرف ترینیترین مقاومت میکند، داروی دوپواترین درد آنژین را آرام میکند. همچنین علائم دیگری که آشکارکننده هستند عبارتند از الکتروکاردیوگرام اورژانس و فوری میتواند تشخیص را آسان سازد. در تعداد زیادی از موارد انواع انفارکتوس وجود دارد که بهصورت تشویش و اضطراب تظاهر میکند.تصویر پشت
مثلاً اشکال هاضمهای و احساس کاذب آروغ زدن، عصبی بودن، تنگی نفس (به علت اشکال در بطن چپ و درنتیجه ادم ریوی)٬ ادم و تورم در دست و پا که گاهی بدون تشخیص است و تنها اتفاقی در آزمایش قلبی و آزمایش روتین و منظم پزشکی با تشخیص آن برخورد میشود.
باید بخاطر داشت که هنگام مراجعه یک بیمار مسن با فشار خون بالا، سن بیش از ۴۰ سال، زندگی مشوش و پراضطراب که دچار درد شدید وناگهانی و ممتد قفسه سینه، بفکر انفارکتوس بود و الکتروکاردیوگرام درخواست نمود .
تشخیص
شناسایی یک بیمار از نظر رویداد واقعه سکته قلبی حاد می تواند ساده، دشوار و یا در حد وسط این دو حالت باشد. معمولاً تشخیص ساده سکته قلبی حاد در افرادی است که تعدادی از عوامل خطر آترواسکلروز را به همراه علائم و نشانه هایی دال بر فقدان جریان خون به قلب را دارند. معمولاً بیماران مشکوک به رویداد سکته قلبی را به اورژانس انتقال می دهند. زمانی که تصویر بالینی بیمار دال بر بروز سکته قلبی باشد بلافاصله چندین آزمایش تشخیصی به مرحله اجرا در خواهد آمد این ازمون ها شامل: نوار قلب، آزمایش خون، و اکوکاردیوگرافی است.
الکتروکاردیوگرام:
نخستین تست تشخیصی الکتروکاردیوگرام است که ممکن است نشان دهد سکته قلبی در حال روی دادن است و یا اینکه قبلاً روی داده است.
تست های آزمایشگاهی:
سلولهای زنده حاوی آنزیم ها و پروتئین هایی (همانند کراتین کیناز،تروپونین و میوگلوبین) هستند که در ارتباط با عملکرد تخصصی آنها می باشند. هنگاهی که یک سلول قلبی می میرد، غشاء شلولی یکپارچکی خود را از دست می دهد و در این شرایط آنزیم ها و پروتئین ها آرام آرام به جریان خون راه می یابند. این آنزیم ها و پروتئین ها را می توان با روش های آزمایشگاهی شناسایی نمود.
تصویر برداری(اکو):
در اکو کاردیوگرام به مقایسه بطن چپ از نظر وضعیت انقباض نرمال یا غیر نرمال پرداخته می شود. یکی از اولین اقدامات حفاظتی سلولهای میوکارد در هنگام کاهش جریان خون، خاموش نمودن مکانیسم نیاز به انرژی برای انقباض است. این مکانیسم بلافاصله پس از کاهش جریان خون شروع می شود. اکوکاردیوگرام می تواند در شناسایی نقاطی از قلب که تحت تاثیر سکته قلبی بوده اند و تشخیص عروقی که به احتمال زیاد مسدود شده اند مفید واقع شود.
درمان
اولین قدم استراحت کامل، تجویز اکسیژن و کنترل فشار خون و ریتم قلبی است. معمولاً داروهای ضدانعقاد مانند آسپرین یا هپارین و بلوککنندههای گیرندۀ بتای سمپاتیک مانند پروپرانولول تجویز می شود. روشهای بازکردن رگ مسدودشده در بیمارستان عبارتنداز داروهایی مانند استرپتوکیناز و اوروکیناز، بالن و جراحی اورژانس عروق کرونر.
تصلب شرایین
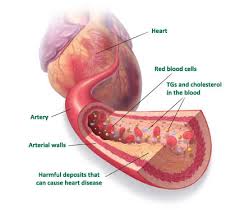
تصلب شرایین آترواسکلروزیس (atherosclerosis) یا سختی رگها، نام یک بیماری در رگها و نوعی آرتریواسکلروزیس است که با رسوب لیپید و کلسترول کم چگال بر روی دیواره داخلی سرخ رگهای با قطر متوسط و بزرگ٬ مشخص میگردد. نتیجه این فرایند تشکیل پلاکهای فیبری-چربی (آتروما) بوده که با افزایش سن رفته رفته ازدیاد مییابد و موجب تنگی رگ (استنوزیس) و یا دیگر عواقب میگردد تصلب شرایین یکی از دلایل عمده مرگ و میر در بزرگسالان در جوامع پیشرفته و نیز کشورهای با میزان بالای استرس است، بطوریکه برای ایران٬ بتنهایی سالانه حدود سیصدهزار مرگ قلبی مرتبط در بر دارد. در گذشته نقش پلاکتها در سازماندهی روند التهاب شناخته نشده بود. در سال ۱۹۸۸ مشخص شد لیگاند CD ۴۰ (CD ۴۰ ligand) که از پلاکتها آزاد میشود به صورت مستقیم روند التهاب را در رگها آغاز مینماید. لذا پلاکتها نه تنها در عمل انعقاد خون شرکت میکنند بلکه با وجود ترکیباتی در ساختار خود دارای نقش عمدهای در بروز پدیده التهاب میباشند. پلاکتها عامل تولید ۹۰ درصد از لیگاند CD ۴۰ در بدن به شمار میروند. جدول ۱ تعدادی از ترکیبات القاء و تعدیل کننده التهاب را که در پلاکتها یافت میشود، نشان میدهد. اگرچه عملکرد پلاکتها در زمان شکاف خوردن پلاک آترومی و یا کنده شدن سلول اندوتلیوم از روی پلاک، یک روند فیزیولوژیک در کنترل خونریزی و ترمیم به شمار میآید اما گسترش و تشدید این روند میتواند با گسترش لخته تشکیل شده و بسته شدن مجرای رگ به بروز انفارکتوس میوکارد، سندرمهای حاد کرونری و یا ایسکمی مغز منجر شود. هم چنین به نظر میرسد پلاکتها با واسطه عملکرد خود در روند ایجاد پاسخهای التهابی در بروز پدیده آترواسکلروز نقش مهمی ایفا میکنند. از این رو با مهار کردن فعالیتهای انعقادی و التهابی پلاکتها میتوان از بروز آترواسکلروز و سندرمهای حاد کرونری و ایسکمیهای مغزی و یا ایسکمی در بافتهای دیگر پیشگیری نمودپزشکان اعتقاد دارند علاوه بر رژیم های غذایی و استرس های محیطی برخی از داروها و اقدامات نیز در وقوع تصلب شرایین و مشکلات قلبی عروقی تاثیر دارند به همین دلیل باید از آن ها دوری کرد. به اعتقاد پزشکان داروهای بدن سازی و لاغرکننده های گیاهی سبب بروز بیماری های قلبی عروقی، نارسایی های قلبی و در مواردی مرگ ناگهانی می شوند. آندروژن های آنابولیک همچون ناندرولون یا داروهای گیاهی ضداشتها از جمله ی این داروهای زیانبار به شمار می آیند.
تاکنون در پیشگیری از تصلب شرایین، ترکیب استاتین، نیاسین و مکملهای بازدارنده جذب کلسترول رودهای٬ در تغییر عمومی و مشترک (و نه بهینهسازی) الگوهای لیپوپروتئینی موفقترین بودهاست. طبق یک پژوهش در فنلاند٬ در بسیاری از پیشگیریهای ثانویه و چندین آزمایش پیشگیرانه اولیه، کلاسهای گوناگونی از عوامل تغییردهنده جای گاه بیان لیپوپروتئین (که به نادرست به نام کاهنده کلسترول شناخته شدهاند)٬ نه تنها باعث کاهشی پیوسته در آمار حمله قلبی، سکته و بستری شدن در بیمارستان داشتند بلکه میزان مرگ و میر به هر علت نیز کاهش یافت. هردو آزمایش برروی انسان و حیوان٬ شواهدی از پسرفت بیماری را در پیشگیریهای ترکیبات شامل نیاسین نشان داده است.ترک کردن سیگار، ورزش های منظم و کاهش دادن استرس های روزمره نیز از جمله مواردی است که برای پیشگیری از تصلب شرایین مفید می باشد.
بیماری سرخرگهای قلبی
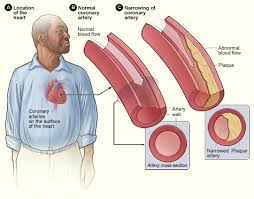
بیماری سرخرگهای قلبی (به انگلیسی: Coronary artery disease) (به اختصار CAD)، نوعی بیماری فراگیر قلبی است. این بیماری بخصوص در جوامع پیشرفته و بخصوص در سنین بالا قربانیان زیادی می گیرد.
در بیماران کرونری قلبی، سرخ رگهای کرونری تنگ و باریک میشوند (استنوسیس) و عضلات قلب از رسیدن خون و اکسیژن کافی محروم میگردند. (مانند هنگامی که که یک لوله آب به دلایل مختلفی تنگ شود و نتواند به خوبی آبرسانی کند).
در این صورت ممکن است در حالت استراحت اشکالی برای فرد ایجاد نشود، اما وقتی که قلب مجبور باشد کار بیشتری انجام دهد و مثلاً شخص بخواهد چند پله را بالا برود، سرخرگهای کرونری نمیتوانند بر اساس نیاز اکسیژن این عضلات، به آنها خون و اکسیژن برسانند و در نتیجه شخص در هنگام بالا رفتن از پلهها دچار درد سینه و آنژین قلبی میگردد. در چنین مواقعی اگر فرد کمی استراحت کند، درد معمولاً از بین خواهد رفت در حالت پیشرفته، اگر یک سرخ رگ کرونری به علت مسدود شدن آن توسط یک لخته خون، به طور کامل جلوی خونرسانیاش گرفته شود، قسمتی از عضله قلب که دیگر خون به آن نمیرسد، خواهد مرد و این به سکته قلبی میانجامد.